牙齿开颌,远非简单的美观问题。当上下牙齿在垂直方向无法咬合时,口腔的平衡已被打破。这种错颌畸形可能悄无声息地侵蚀咀嚼功能、引发关节疼痛,甚至改变面部轮廓。许多人因不了解其危害而延误矫正,更终付出更高的健康代价。
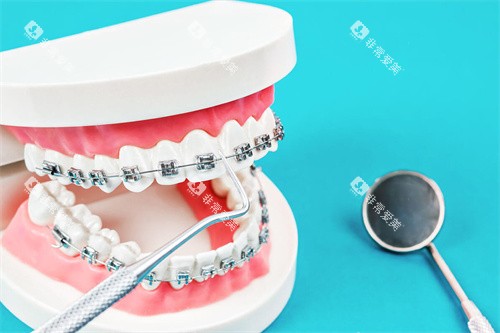
开颌的核心在于颌骨发育异常或牙齿位置失调。常见表现为前牙区上下牙无法接触,形成“开口”状态,而后牙却过度咬合。这种错位可能由遗传因素主导,也可能源于长期不良习惯——如吐舌、吮指或口呼吸。儿童期若未及时干预,骨骼定型后矫正难度将显著增加。
更隐蔽的是后牙开颌:当后牙槽发育过度,磨牙区域无法闭合,食物研磨效率大幅降低。患者可能长期依赖前牙咀嚼,进一步加剧畸形发展。
咀嚼功能崩溃
前牙失去切割食物能力,后牙过度磨损。长期单侧咀嚼可能引发颞下颌关节紊乱,表现为张嘴弹响、疼痛甚至头痛。
牙齿损耗加速
后牙承担超负荷咬合力,牙釉质易缺损、裂开,导致牙髓暴露。临床实例显示,未矫正的开颌患者后牙龋坏率比常人高3倍。
呼吸与发音障碍
开颌常伴随舌位异常,影响气流通道,导致说话漏风、吐字不清。儿童还可能因气道阻塞形成口呼吸,加重面部发育畸形。
面部形态改变
下颌后缩或前突使下面部比例失调,形成“长面型”或“凹面型”。成人骨性开颌甚至可能因咬肌代偿性肥大,造成面部不对称。
消化系统连锁反应
咀嚼不充分加重胃肠负担,营养吸收效率下降。研究表明,重度开颌患者中44%存在慢性胃炎病史。
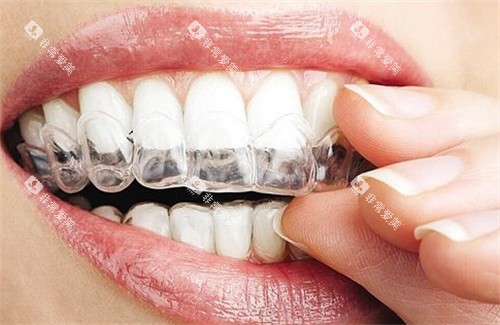
是否矫正需综合评估三个维度:
功能受损程度
若已出现咀嚼困难、关节疼痛或牙齿磨损,矫正刻不容缓。功能性障碍是治疗的首要指标。
年龄与骨骼类型
儿童替牙期(6-12岁)利用颌骨生长潜力,功能性矫治器即可引导发育;恒牙期后骨性开颌常需正畸-正颌联合治疗。
开颌成因与进展速度
不良习惯导致的早期开颌,破除习惯后可能自愈;遗传性骨性开颌则呈进行性加重,需尽早阻断。
重要结论:除非是毫米级轻度开颌且无功能影响,其余情况均建议干预。放任发展只会增加后期治疗复杂度。
儿童期:黄金干预窗口
乳牙期(3-5岁)
以习惯纠正为主。通过舌挡、唇栅等训练器戒除吮指、吐舌行为,约80%患儿开颌可自行改善。
替牙期(6-12岁)
肌激动器等功能矫治器重新定位颌骨,引导牙槽发育。此阶段矫正成功概率超75%,且避免拔牙。
青少年期:有效正畸期
恒牙早期(12-15岁)
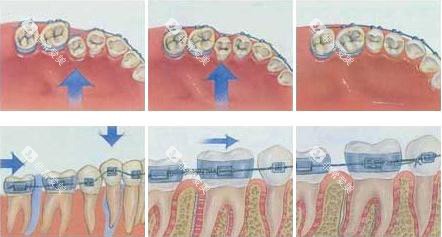
固定矫治器(金属/陶瓷托槽)精细移动牙齿。对于牙性开颌,6-12个月可关闭开颌间隙。配合垂直牵引装置结果更佳。
成人期:综合治疗时代
单纯牙性开颌
隐形牙套可低调解决。通过附件设计施加垂直向压力,逐步压低后牙、伸长前牙。
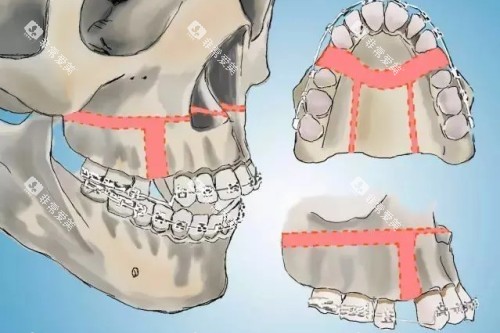
骨性开颌
正颌手术成为关键。术前正畸排齐牙齿,术中截骨调整颌骨高度,术后咬合精度可达亚毫米级。治疗周期约2-3年,但功能改善显著。
保持器佩戴
前半年全天佩戴,后期转夜间使用。开颌复发率高于其他错颌,建议至少维持3年以上。
肌功能训练
舌体上抬训练、吞咽模式重建可巩固疗效。每日5分钟练习能降低复发风险40%。
咬合监测
每年咬合检查必不可少。通过硅胶咬合记录膜可早期发现微米级咬合变化。
牙齿开颌矫正的本质,是重建口颌系统平衡。当牙齿回归正确位置,咀嚼效率提升、关节压力减轻、发音回归清晰——这些改变远胜于外貌的改善。
对于犹豫是否矫正者,不妨做一个测试:用前牙咬断一根面条。若感到困难或需借助舌头挤压,你的咬合功能已在报警。及时询问具有专长的口腔医生,科学评估开颌风险,可能是未来十年更值得的健康投资。
· 相关阅读 ·