牙齿根部腐蚀是口腔健康中常见的隐形威胁,初期常表现为牙龈退缩后暴露的牙根表面出现淡黄色或暗褐色斑点,伴随轻微敏感或凹陷。
若未及时干预,腐蚀可能从牙釉质向牙本质深层发展,引发疼痛、松动甚至脱落。
本文将从成因解析、初期症状识别、科学补救措施三方面展开,帮助读者建立从预防到治疗的完整认知体系。
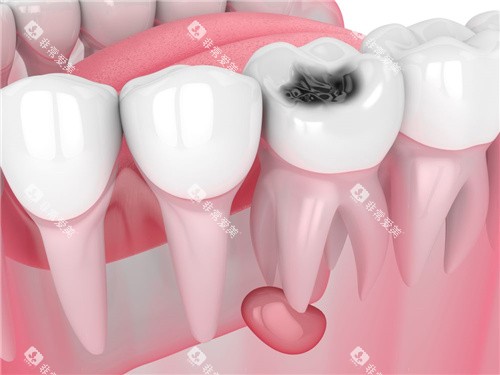
细菌侵蚀:牙菌斑的“酸性攻击”
口腔中的变形链球菌等致病菌会分解食物残渣中的糖分,产生乳酸等酸性物质。这些酸性物质在牙颈部(牙龈与牙齿交界处)聚集,直接溶解牙釉质中的矿物质。若每日刷牙未干净清洁牙缝,牙菌斑厚度可增加,腐蚀速度显著提升。
饮食陷阱:酸性物质与糖分的双重夹击
碳酸饮料(pH值常低于3)、果汁、酸奶等酸性饮品会直接软化牙釉质。若饮用后未及时漱口,酸性物质可在牙根表面停留,持续破坏牙骨质。此外,频繁摄入高糖零食(如每日超过3次)会为细菌提供持续供能,加速产酸。
机械损伤:刷牙方式与修复体缺陷
横向暴力刷牙或使用硬毛牙刷会导致牙颈部楔状缺损,暴露的牙本质更易被腐蚀。不良修复体(如金属冠边缘不密合)会形成食物嵌塞区,细菌在此繁殖并产生酸性代谢物,形成局部腐蚀高发区。
牙周病变:牙龈退缩的连锁反应
牙周炎患者牙龈退缩后,牙根表面失去牙龈保护,直接暴露于口腔环境。此时牙骨质厚度仅为牙釉质的六分之一,更易被细菌侵蚀。重度牙周炎患者的牙槽骨吸收高度可达牙根长度的三分之一以上,进一步加剧腐蚀风险。
系统性疾病:全身健康与口腔的关联
糖尿病患者唾液葡萄糖浓度升高,为细菌提供额外营养源;胃酸反流患者胃酸(pH值<2)可反流至口腔,直接腐蚀牙根;长期服用抗组胺药、降压药等会导致唾液分泌减少,口腔自洁能力下降。
年龄因素:牙齿结构的自然退化
40岁后,牙颈部牙釉质逐渐变薄,牙本质小管开放,敏感度增加。同时,唾液流量减少,缓冲能力下降,老年人患根面龋的风险是青年人的数倍。
视觉信号:牙龈退缩后,牙根表面出现白垩色脱矿区,逐渐发展为黄褐色或棕褐色色素沉着。
触觉变化:用指甲轻刮牙根表面,可感知粗糙感或小凹陷。
敏感反应:对冷热刺激产生短暂、尖锐的疼痛,尤其在饮用冰水或吸入冷空气时明显。
探诊检查:牙医使用探针可触及牙根表面软化区,深度通常小于1毫米。
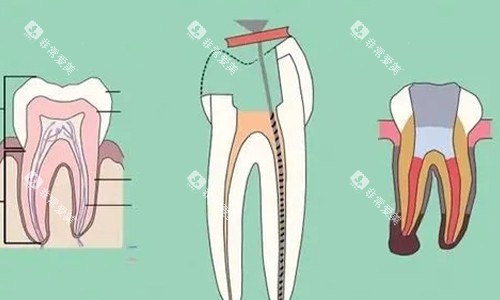
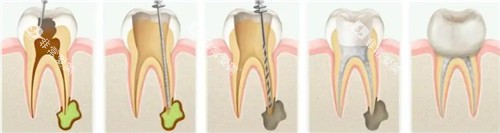
早期干预:非侵入性治疗
再矿化治疗:
使用含氟牙膏(氟化钠浓度1000-1500ppm)或护牙素,促进脱矿牙釉质重新矿化。每日刷牙后,将护牙素涂抹于牙根表面,保持5分钟。
树脂渗透术:
针对微小凹陷,医生会使用低粘度树脂渗透材料填充牙釉质微孔,阻止腐蚀进展。该技术无需磨除牙体组织,单次治疗可维持数年。
中度腐蚀:小创口修复治疗
复合树脂充填:
清除腐蚀组织后,使用与牙色匹配的树脂材料分层填充。对于牙颈部楔状缺损,可采用“斜面式”备洞,增加树脂与牙体结构的粘接面积。
玻璃材料水门汀:
适用于牙根敏感区修复,其释放的氟材料可持续抑制细菌生长。该材料弹性模量与牙本质接近,可减少修复体边缘微渗漏。
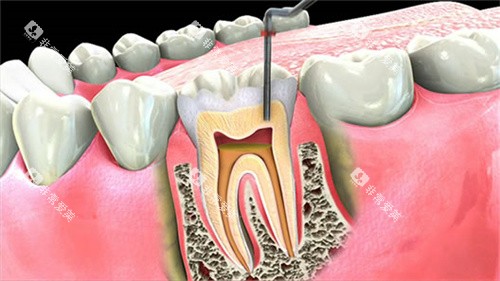
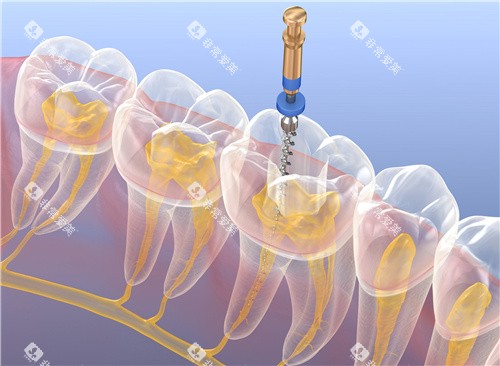
重度腐蚀:保护性修复方案
高嵌体修复:
当腐蚀范围超过牙冠三分之一时,可采用CAD/CAM技术制作瓷或树脂高嵌体,覆盖牙体薄弱区。与全冠相比,高嵌体可保留更多健康牙体组织。
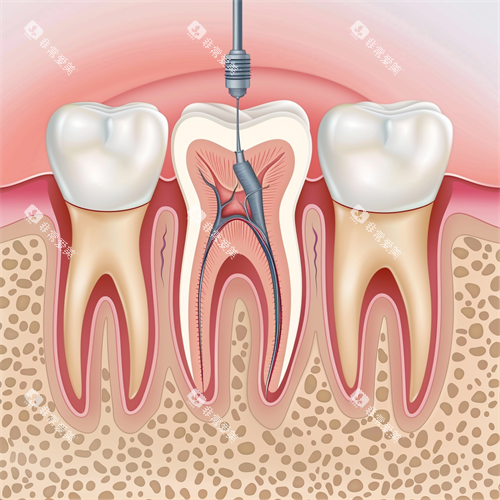
根管治疗+冠修复:
若腐蚀已引发牙髓炎,需先去进行根管治疗,清除感染牙髓后,用纤维桩增强牙体强度,之后覆盖全瓷冠。全瓷冠的生物相容性优于金属冠,可减少牙龈染色风险。
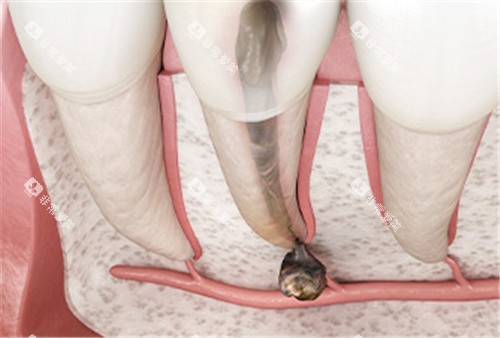
机械清洁升级:每日使用牙线清洁牙缝,配合冲牙器(压力设置在40-60psi)冲洗牙龈沟。
饮食管理:将酸性饮品摄入时间控制在餐后1小时内,饮用后立即用清水漱口。增加奶酪、坚果等碱性食物摄入,中和口腔酸性环境。
定期维护:每6个月进行一次可靠洁治,清除牙结石;每年拍摄一次根尖片,监测牙根腐蚀进展。
特殊人群防护:糖尿病患者需控制血糖波动;胃酸反流患者应避免睡前进食,睡眠时抬高床头;佩戴义齿者需每日清洁义齿基托,防止食物残渣堆积。
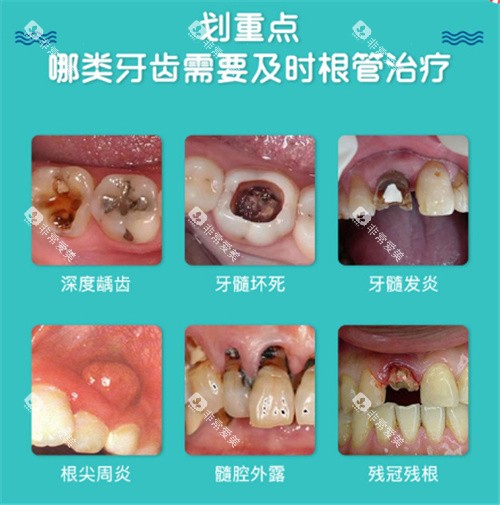
牙齿根部腐蚀的防治是一场“持久战”,需要从日常清洁、饮食控制到可靠治疗的多维度干预。
早期发现并采取措施,可避免复杂治疗;忽视初期信号则可能导致牙齿丧失。建议将口腔检查纳入年度健康管理计划,让可靠牙医成为您口腔健康的“守门人”。
记住,健康的牙根是稳固咀嚼功能的基础,更是自信笑容的源泉。
· 相关阅读 ·